Als Sportverletzungen bezeichnet man Verletzungen, die sich Freizeit- oder
Leistungssportler bei der Ausübung ihres Sports zuziehen. Die Verletzungsbilder sind sehr
Vielfältig.
Eine falsche Bewegung und schon kann es passieren: Man hat sich eine Sportverletzung zugezogen. Die Ursachen dafür können sehr unterschiedlich sein, egal ob beim Tennis, Joggen oder Fussball. Unterschieden werden hierbei endogene von exogenen Verletzungen. Bei endogenen Verletzungen hat sich der Sportler die Verletzung zum Beispiel durch eine falsche Bewegung selbst zugezogen, während ihm die exogene Verletzung beispielsweise durch einen Gegner zugefügt wurde.
Sehr häufige Ursachen können sein:
- Inadäquates Aufwärmtraining
- Allgemein schlecht trainierter Körperzustand
- Falsche Bewegungsausführungen
- Abnorme Krafteinwirkungen durch Überschreiten der eigenen Belastungsgrenzen
- Ausrutschen oder Umknicken
- Geringe oder fehlende Pausen zwischen den Trainingseinheiten
- Falsches Equipment
- Fehlende Schutzausrüstung
- Fremde Krafteinwirkung durch gegnerische Spieler
Neben den klassischen Sportarten wie Skifahren, Fussball oder Tennis, bei denen häufig Verletzungen auftreten, ist auch bei anderen sportlichen Aktivitäten Vorsicht geboten, um Sportverletzungen zu vermeiden.
Dies sind beispielsweise:
- Volley- und Handball (besonders gefährdet: Finger, Hände, Schulter)
- Squash und Badminton (besonders gefährdet: Knöchel, Knie, Rücken)
- Tanzen (besonders gefährdet: Knöchel)
- Eishockey (besonders gefährdet: Hände, Schulter, Knie)
- Joggen beziehungsweise Laufsport allgemein (besonders gefährdet: Knöchel, Oberschenkelmuskulatur)
- Klettern (besonders gefährdet: Finger, Hände, Schulter)
- Golf (besonders gefährdet: Rücken)
- American Football (besonders gefährdet: Schulter, Hände, Knie, Knöchel)
Die häufigsten Sportverletzungen sind:
- Prellung
- Muskelzerrung
- Muskelfaserriss
- Bänderriss
- Sehnenriss
- Verstauchung
- Verrenkung
- Brüche
- Wunden
Sportverletzungen in der Kurzübersicht
Die häufigste Ursache einer Verstauchung sind abrupte Bewegungen, die den Bandapparat
betreffen. Dieser kann überdehnt werden und zu starken Schmerzen führen. Schwellung und
Hämatom schliessen sich typischerweise nach einigen Stunden an. Am häufigsten betroffen
sind Sprung- und Kniegelenke, aber auch Hand- und Ellenbogengelenk können verstauchen.
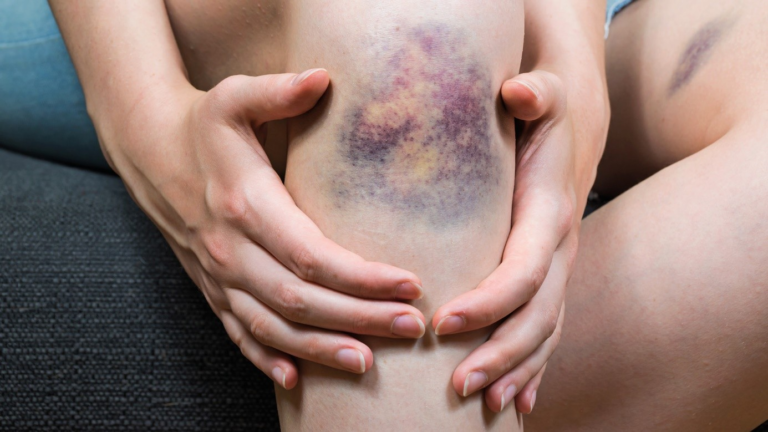
Auch Prellungen sind häufige Sport- und Alltagsverletzungen. Prellungen entstehen meist durch Schläge oder Druck, die Nerven, Blut- und Lymphgefässe quetschen können. Das weiche Gewebe wird hierbei gegen härteres Gewebe wie Knorpel oder Knochen gedrückt. Ein Symptom ist wohl in allen Fällen eine Ödembildung, also eine Flüssigkeitsansammlung im geprellten Bereich aufgrund der Quetschung der Gefässe. Nicht selten kommt es auch zu Hämatomen, die sich im Laufe der Zeit entzünden können, sodass eine medizinische Kontrolle stets erfolgen sollte. Es gibt verschiedene Arten von Prellungen, man unterscheidet zum Beispiel Muskelprellungen, Knochenprellungen oder Gelenkprellungen.
Muskelfaserrisse fühlen sich für die Betroffenen meist wie Messerstiche oder kleine Nadelstiche an. Das betroffene Areal weist auch eine starke Bewegungseinschränkung auf und die Schmerzen können je nach Ausmass des Risses unterschiedlich stark sein. Die harmloseste Form des Muskelfaserrisses ist die Muskelzerrung, die folgenreichste Form ist der direkte Muskelriss, bei dem der komplette Muskel abreisst. In nahezu allen Fällen kommt es zu einem Hämatom, der nicht immer sichtbar sein muss. Häufigste Ursache eines Muskelfaserrisses ist eine abnorme Überdehnung des Muskels meist infolge von schlechtem Aufwärmen.
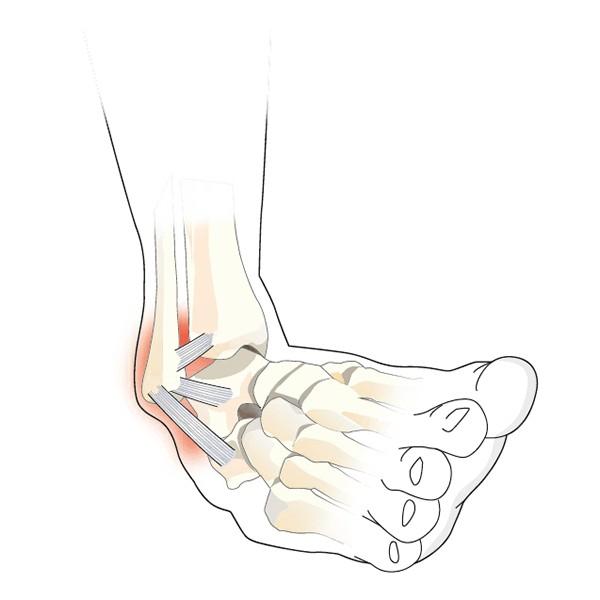
Der Bänderriss ist mit 20 Prozent aller Sportverletzungen eine sehr häufige Art der Verletzung. Oft sind Sprunggelenk, aber auch Kniegelenk betroffen. Meist kommt es zu Bänderrissen, wenn der Bandapparat übermässig verdreht wird. Dadurch kann es zum Abreissen einzelner oder kompletter Bänder kommen. Die häufigste Form des Bänderrisses ist hierbei der Aussenbandriss des Sprunggelenkes.
Bei einer Verrenkung (Luxation) springt ruckartig ein Knochen aus dem Gelenk. Auslöser ist meist ein Sturz oder eine extreme Krafteinwirkung. Im Bereich des luxierten Gelenks treten starke Schmerzen und ein Bluterguss auf. Zudem lässt sich der ausgerenkte Körperteil (z.B. Finger, Arm) nicht mehr richtig bewegen.
Ein Knochenbruch oder eine Fraktur ist eine Unterbrechung der Kontinuität eines Knochens unter Bildung zweier oder mehrerer Bruchstücke (Fragmente) mit oder ohne Verschiebung (Dislokation).
Wunden sind Läsionen, die durch eine Durchtrennung oder oberflächliche Beschädigung der Haut oder Schleimhaut entstehen. Die bekanntesten Wunden sind Schürfungen und Schnitte.
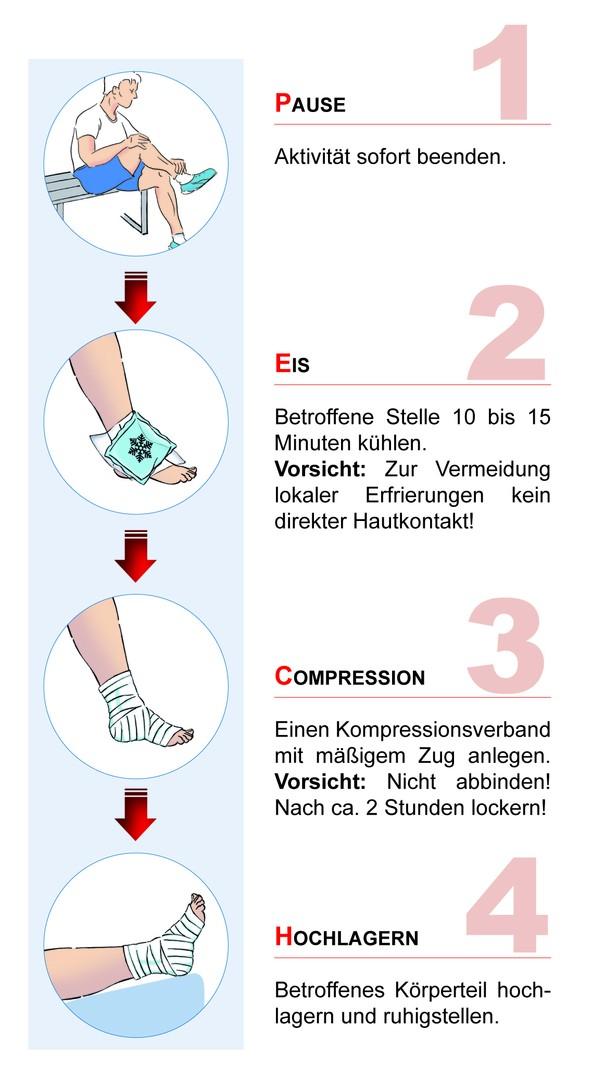
Sofort-Hilfe mit der PECH-Regel
Wer bei einer Sportverletzung frühzeitig und gezielt handelt, kann den Heilungsprozess günstig beeinflussen. Neben Schonung und Kühlung des betroffenen Körperteils spielt die Schmerz- und Entzündungshemmung eine wichtige Rolle.
In der Akutphase wird die PECH-Regel angewendet:
P – Pause einlegen. Die sportliche Aktivität sofort unterbrechen und das Körperteil ruhigstellen.
E – Eis auflegen. Die betroffenen Stelle wird sofort gekühlt. Geeignet sind Cold Packs oder ein mit kaltem Wasser getränktes Tuch. Dadurch werden die Gefässe verengt und die Bildung eines Blutergusses und einer Schwellung kann reduziert werden.
C – Compression anlegen. Ein Kompressionsverband verringert das Ausmass einer Schwellung und verhindert, dass Blut in periphere Areale gelangt und dort durch Druck Schmerzen bereitet. Auch kühlende Salben unterhalb eines Verbandes haben sich bewährt.
H – Hochlagern: Das Körperteil sollte, soweit es geht, über Herzhöhe hochgelagert werden, so kann die Flüssigkeit, die sich nun ansammelt, besser abfliessen und posttraumatische Schmerzen und Schwellungen können reduziert werden.
Auch anwendbar sind schmerzstillende Salben oder Arnika-Creme.
Normalerweise heilen kleinere Verletzungen bei geeigneter Behandlung ohne Komplikationen ab.
In einigen Fällen kann jedoch ein Arztbesuch ratsam sein, um ernstere Verletzungen auszuschliessen. Das gilt insbesondere bei starken Schmerzen oder einer ausgeprägten Schwellung des betroffenen Bereichs.
Wie kann man Sportverletzungen vorbeugen?
Wer beim Sport auf einige Grundregeln achtet, der kann das Risiko für Prellungen, Zerrungen und Verstauchungen deutlich reduzieren. Mit der richtigen Vorbereitung kann aktiv vorgebeugt werden.
- Die richtige Ausrüstung: Gute Joggingschuhe, Helm und Schoner für bestimmte Sportarten – das richtige Equipment ist beim Sport das A und O.
- Wärmen sie ihre Muskeln vor dem dehnen auf.
- Stretching vor Trainingsbeginn: Berücksichtigen Sie alle wichtigen Muskelpartien und nehmen Sie sich Zeit.
- Gehen Sie nicht sofort an Ihr Limit, sondern fahren Sie die Trainingsintensität nach und nach hoch
- Die eigenen Grenzen erkennen: Achten sie auf die Körpersignale, Ignorieren sie Schmerzen kann sich eine Verletzung vergrössern und gar Chronisch werden.
- Sollten Sie eine neue Sportart für sich entdeckt haben, ist häufig das Erlernen bestimmter Techniken und Bewegungsabläufe unter professioneller Anleitung unverzichtbar.
Verletzungen im Detail
Prellungen – schmerzhafte Folge stumpfer
Gewalteinwirkung
Wie entstehen Prellungen?
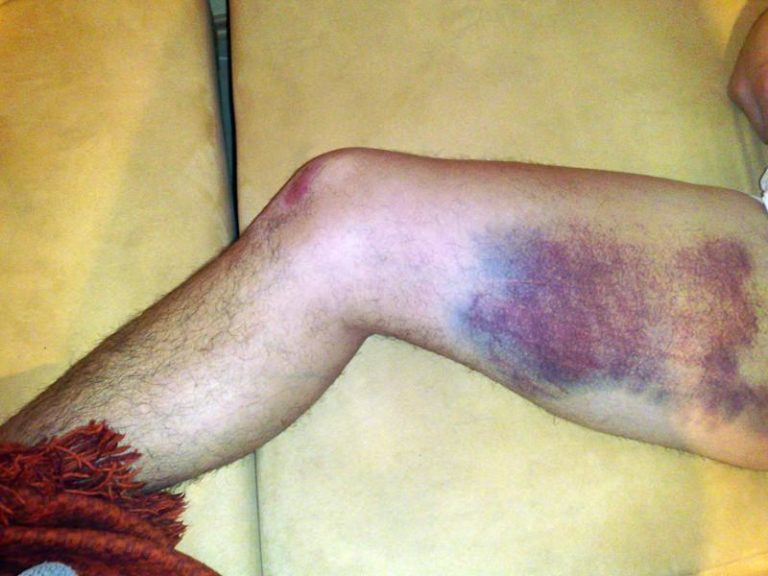
Prellungen auch Kontusion genannt, gehören zu den häufigsten Verletzungen, nicht nur beim Sport, sondern auch im Alltag. Fast jeder hat sich schon irgendwann in seinem Leben eine Prellung zugezogen. Besonders gefährdet sind Sportler und spielende Kinder. Durch einen dumpfen Schlag oder einen Zusammenstoss mit einem Gegner werden Blut- und Lymphgefässe gequetscht. Dabei wird das relativ weiche Gewebe des Muskels und des Unterhautfetts gegen die vergleichsweise härteren Gelenkkapseln beziehungsweise Knochen gedrückt. Die Haut bleibt meist unverletzt, aber unter der Haut bildet sich ein Ödem.
Ein Ödem ist eine Schwellung des Gewebes. Dieses entsteht durch den Austritt von Flüssigkeit aus den geschädigten Blut- und Lymphgefässen. Einblutungen in das Gewebe verursachen letztlich die typische bläuliche Färbung (Bluterguss, Hämatom) der Prellung. Es kommt ausserdem zu einer Entzündung der betroffenen Stellen. Typische Prellungen im Rahmen von sportlichen Aktivitäten sind Knieprellungen, Schulterprellungen sowie Prellungen des Sprunggelenks und Rippenprellung.
Die häufigsten Symptome einer Prellung sind:
- Schwellung
- Rötung
- Bluterguss (Hämatom)
- Druckempfindlichkeit
Je nach Art und Ausmass, sind auch stärkere Schmerzen, Bewegungseinschränkungen und eine grössere Schwellung beziehungsweise Hämatombildung typisch.
In der Regel heilen unkomplizierte Prellungen in wenigen Tagen ab. Bei folgenden Symptomen sollten Sie jedoch unbedingt einen Arzt aufsuchen:
- sehr starke Schwellung
- grosser Bluterguss
- stark eingeschränkte Bewegungsfunktion des Gelenks
- Zunahme der Schmerzen innerhalb weniger Tage nach dem Unfall
- Deformierungen
- Verdacht auf einen Knochenbruch
Die Verschiedenen Arten von Prellungen
Man unterscheidet Prellungen anhand des Grades und Ortes der Gewalteinwirkung. Die häufigsten Formen von Prellungen sind die Muskelprellung, Knochenprellung und Gelenkprellung, die im Folgenden näher erläutert werden.
Muskelprellungen sind meist besonders schmerzhaft, da der Bluterguss genau zwischen den Muskelfasern entsteht. Das heisst, die Schmerzen setzen unmittelbar bei jeder Bewegung ein. Entsteht eine grössere Schwellung, kann diese auch eine Muskelverhärtung zur Folge haben. Muskelverhärtungen lassen sich gut mit Massagen, Wärmeanwendungen und Akupressur behandeln.
Knochenprellungen zählen zu den schmerzhafteren Prellungen, da das Hämatom inmitten der Knochen und des sehr empfindlichen Knochenhautgewebes liegt. Eine typische Stelle für eine Knochenprellung ist das Schienbein. Bekommt man zum Beispiel auf dieses einen Tritt, können Blutgefässe reissen und es entsteht ein Bluterguss zwischen Knochenhaut und Knochen. Auch die Rippenprellung ist eine charakteristische Knochenprellung.
Typische Gelenkprellungen äussern sich vor allem in Form einer Knieprellung, Schulterprellung aber auch als Prellung des Sprunggelenks und zählen zu den häufigsten Sportverletzungen. Dabei bilden sich schmerzhafte Blutergüsse im Gelenk. Ausserdem ist die Bewegungsfunktion des betroffenen Gelenks stark eingeschränkt.
Behandlungsmöglichkeiten von Prellungen
Direkt nach dem Unfall ist die richtige Behandlung der Prellung mit entsprechenden Sofortmassnahmen der PECH-Regel essentiell.
Achtung!
Die Massage von Prellungen während der ersten Tage nach dem Unfall hat eine negative Wirkung auf den Heilungsprozess und sollte somit vermieden werden. Diese verhindert den Abfluss von Blut und Lymphe, die der Körper dann schlimmstenfalls nicht abbauen kann.
Eine mögliche Folge ist die Verkalkung (Festsetzung im Gewebe) des Blutergusses.
Ausserdem ist eine Behandlung der Kontusion mit Wärme nicht zu empfehlen. Diese weitetdie Gefässe und sorgt somit für eine stärkere Blutung und Ausdehnung der Schwellung und des Blutergusses.
Zerrung: Ein falscher Tritt kann schon zur Verletzung führen
Umknicken auf einem steinigen Waldweg, Ausrutschen auf der Treppe, eine hastige Bewegung beim Sport – typische Situationen, in denen es zu einer Zerrung kommen kann.
Doch was genau ist eine Zerrung?
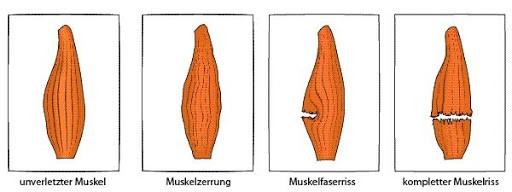
Sie ist die leichteste Verletzung eines Muskels und von einem Muskelfaserriss sowie Muskelriss abzugrenzen. Eine unzureichende Aufwärmphase beim Sport ist einer der häufigsten Gründe für eine Muskelzerrung. Um den Körper bei der Heilung zu unterstützen, ist es wichtig, den betroffenen Muskel zu schonen und je nach Ausmass eine Sportpause von drei bis fünf Tagen einzuhalten.
Ruckartige Bewegungen überdehnen Muskelfasern
Eine Zerrung kann für die Betroffenen sehr schmerzhaft sein. Um die bestehende Verletzung etwas besser zuzuordnen und eine Muskelzerrung von einem Faserriss zu unterscheiden, gibt es folgende Einteilung:
- Verletzung ersten Grades; leichte Muskelzerrung: Der Muskel schmerzt, jedoch entstehen keine Hämatome (Einblutungen, Bluterguss) durch die Zerrung.
- Verletzung zweiten Grades; stärkere Muskelzerrung oder angerissene Muskelfasern: Zusätzlich zu den Schmerzen kommt es zu Hämatomen aufgrund stark gezerrter oder eingerissener Muskelfasern.
- Verletzung dritten Grades; Muskelfaserriss: Ein Bluterguss und eine Verhärtung können aufgrund einer kompletten Durchtrennung der Muskelfasern entstehen. Starke Schmerzen treten zum Zeitpunkt des Muskelfaserrisses auf.
Alle dieser Verletzungen passieren aus dem selben Grund: Der Muskel wird plötzlich überdehnt. Lediglich die Stärke der Überdehnung und der Zustand des Muskels entscheiden über das Ausmass der Schädigung.
Eine Muskelzerrung unterscheidet sich meist eindeutig von den Symptomen eines Muskelfaserrisses. Typische Anzeichen einer Zerrung im Muskel sind:
- zunächst nur leichte Beschwerden, die langsam zunehmen
- verhärteter Muskel, der aber trotzdem zu allen Bewegungen fähig ist
- Muskelkrämpfe können auftreten
- Massieren und „Ausschütteln“ der Muskeln bringen keine Besserung
Am Höhepunkt der Schmerzen beschreiben Betroffene oft ein Ziehen im Muskel. Innerhalb weniger Tage verschwinden die Beschwerden meist wieder.
Im Gegensatz dazu treten bei einem Muskelfaserriss plötzliche, „überfallsartige“, stechende Schmerzen in Kombination mit einer unmittelbaren Einschränkung der Beweglichkeit ein.
In vielen Fällen entsteht eine Zerrung, wenn die Muskulatur ungenügend aufgewärmt ist und dann blitzschnell angespannt wird. Zum Beispiel beim abrupten Beschleunigen oder Abstoppen innerhalb einer Bewegung, wie es vor allem bei Ballsportarten wie Squash oder Fussball immer wieder erforderlich ist.
Als Erstbehandlung wird auch hier wieder die PECH-Regel angewendet.
Zur weiteren Behandlung einer Zerrung werden Schmerzcremes wie zum Beispiel Arnika-Cremes angewendet. Sie wirken abschwellend und schmerzlindernd. Sollten sich die Beschwerden jedoch nicht bessern, ist es immer empfehlenswert, einen Arzt auszusuchen.
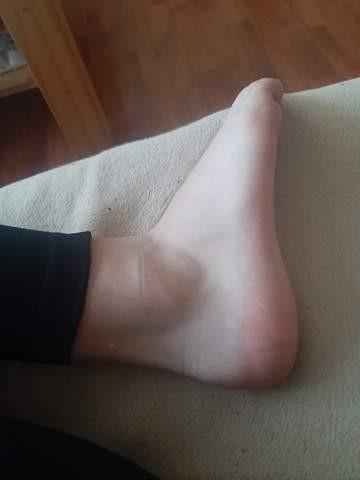
Verstauchung: Überdehnung von Bändern und Sehnen
Die Verstauchung (medizinischer Fachbegriff „Distorsion“) tritt besonders häufig bei Ballsportarten wie Fussball oder Tennis auf, da Muskeln, Sehnen, Bänder und Gelenke hierstark belastet werden. Ausserdem besteht vor allem beim Fussball auch die Möglichkeit einer Verletzung durch Fremdeinwirkung, zum Beispiel bei einem Foul.
Wenn ein Gelenk kurzfristig über das normale Bewegungsausmass hinaus überdehnt wird, kommt es zu Schädigungen der Bandansätze, des betroffenen Nervengewebes sowie der Blutgefässe. Meist sind Knie- und Sprunggelenke betroffen, aber auch die Handgelenke sind anfällig für Verstauchungsverletzungen.
Die häufigste Ursache für Verstauchungen sind plötzliche Beschleunigungen und Abstopp- Bewegungen. Dabei kann es leicht zu Überdehnungen im Kapsel- und Bandapparat des Gelenks kommen. Diese Überdehnung ruft teils starke Schmerzen hervor und zwingt den verletzten Sportler zum Abbruch. Wird das Gelenk bewegt, nehmen die Schmerzen zu. Ausserdem bildet sich in der Regel schnell eine sichtbare Schwellung und ein Bluterguss.
Die Verstauchung passiert zum einen durch eine aktive Bewegung, zum Beispiel durch ein Umknicken mit dem Fuss beim Laufen. Zum anderen entsteht sie als passive Verletzung durch Fremdeinwirkung.
Wie bei vielen Sportverletzungen begünstigt eine unzureichende Aufwärmphase, dass es zu einer Verstauchung kommt. Mangelnde Konzentration und ein allgemein schlechter Trainingszustand sind weitere ausschlaggebende Faktoren für eine Distorsion. Auch die Art der Bewegung spielt eine grosse Rolle: Gleichförmige Bewegungen wie etwa beim Laufen oder Radfahren haben ein geringes Potenzial für Verstauchungen, Sportarten mit sich häufig ändernden Bewegungsabläufen (zum Beispiel Tennis, Volleyball, Squash) bergen jedoch ein hohes Risiko.
Der Bänderriss: Ein krachendes Geräusch mit schmerzhaften Folgen
Rund 20 Prozent aller Sportverletzungen werden auf einen Bänderriss (medizinisch: Bandruptur) im oberen Sprunggelenk zurückgeführt. Oft reicht schon ein einfaches Umknicken mit dem Fuss – das Band reisst und der Betroffene verspürt einen starken,
stechenden Schmerz.
Es gibt drei unterschiedliche Schweregrade von Bandverletzungen:
- Grad eins: Bänderdehnung (einzelne Fasern des Bandes sind überdehnt)
- Grad zwei: Bänderanriss (nur Teile der Bandfasern sind gerissen)
- Grad drei: Bänderriss (kompletter Riss der Bandfasern)
Oftmals vernehmen Betroffene ein knallendes Geräusch, wenn es zu einem Bänderriss kommt. Bei einer besonders schweren Bandruptur ist es auch möglich, dass ein Knochenstückchen mit herausgerissen wird (knöcherner Abriss).
Meist kommt es zu einem Bänderriss, wenn ein Gelenk, wie etwa das Sprunggelenk oder das Knie, gewaltsam verdreht wird.
Vor allem bei Sportarten mit vielen Start-, Stopp- und Drehbewegungen, wie zum Beispiel Volleyball oder Basketball, aber auch bei Lauf- und Sprungdisziplinen ist das Risiko eines Bänderrisses stark erhöht. Zudem kann es im Alltag zum Bänderriss beziehungsweise einer Bandruptur kommen. Einmal die Bordsteinkante übersehen, über das Kopfsteinpflaster gestolpert oder von der Treppe gestürzt und schon ist ein Band gerissen.
Vor allem ein plötzlich einsetzender und sehr starker Schmerz ist ein wesentliches Symptom eines Bänderrisses. Weitere sind:
- Druck- und Belastungsschmerz
- starke Schwellung
- Bluterguss (Hämatom)
- Entzündung
- Rötung
Typischerweise verursachen komplette Bandrupturen nach kurzer Zeit nur noch wenig Schmerzen, jedoch bleibt das Instabilitätsgefühl weiterhin bestehen. Bei einem Bandanriss oder einer Bänderdehnung nimmt der Schmerz hingegen allmählich zu. Somit sind die Symptome nicht immer ein eindeutiges Zeichen für das Ausmass der Bandverletzung.
Spürt der Patient einen deutlichen Druckschmerz, kann dies ein erster Hinweis einer Bandruptur sein.
Um einen Bänderriss von einem Bänderanriss abzugrenzen, sind bildgebende Verfahren wie eine Röntgen- oder Ultraschalluntersuchung notwendig. Häufig ordnet der Arzt zudem eine Magnetresonanztomografie an. Diese bringt oftmals eine präzisere Auskunft darüber, ob tatsächlich ein Bänderriss und knöcherne Verletzungen vorliegen.
Die Akutbehandlung erfolgt auch hier durch die PECH-Regel und einen Gelenkschutz durch Schienen. Gegen die Schmerzen bei einer Bandruptur können Gele mit einem schmerzlindernden, abschwellenden und entzündungshemmenden Effekt aufgetragen werden. Hierbei eignen sich sowohl Schmerzgele mit dem Wirkstoff Ibuprofen als auch Cremes mit Arnika. Ebenso ist die zusätzliche Einnahme von rezeptfreien Schmerzmitteln möglich.
In der Regel ist bei einem Bänderriss eine konservative Behandlung ohne operativen Eingriff ausreichend. Liegt ein Bänderriss am Sprunggelenk vor, so erhält der Patient eine spezielle Gehschiene, auch Orthese genannt. Diese ermöglicht dem Fuss ein normales Abrollen. Gleichzeitig verhindert die Schiene ein wiederholtes Umknicken, sodass der Bänderriss ungestört wieder von selbst zusammenwachsen kann.
Die Schiene muss für etwa sechs Wochen getragen werden.
Durch gezielten Muskelaufbau können die von einem Riss gefährdeten Bänder gestärkt werden. Auch das richtige Equipment wie geeignete Sportschuhe, Einlagen oder Bandagen für das Knie- beziehungsweise Sprunggelenk, ist eine weitere Möglichkeit der Prävention eines Bänderrisses. Sportler sollten sich vor Trainingsbeginn ausserdem immer ausreichend aufwärmen.
Muskelriss, Muskelfaserriss: Schmerzen wie Messerstiche
Charakteristisch für einen Muskelfaserriss ist ein plötzlich auftretender, starker Schmerz im Muskel. Betroffene berichten, dass sich die Schmerzen wie Nadelstiche, Messerstiche oder sogar Peitschenhiebe anfühlen. Am häufigsten treten Muskelfaserrisse im Oberschenkel oder in der Wade auf.
Oft werden die beiden Begriffe „Muskelfaserriss“ und „Muskelriss“ gleichgesetzt. Jedoch unterscheiden sie sich quantitativ in der Anzahl der verletzten Muskelfasern:
- Grad eins: Eine leichte Zerrung der Muskeln (weniger als fünf Prozent der Muskelfasern reissen)
- Grad zwei: Riss einzelner oder zusammenhängender Muskelfasern
- Grad drei: kompletter Muskelriss
Der Muskelfaserriss entsteht in der Regel durch Eigenverschulden, also ohne Fremdeinwirkung. Besonders bei Sportarten mit plötzlichen Beschleunigungs- oder Bremssituationen (zum Beispiel Leichtathletik, Fussball, Handball, Squash oder Tennis) besteht ein erhöhtes Risiko für einen Muskelfaserriss. Hier wird die Muskulatur von einer Sekunde auf die andere stark beansprucht, was diese oftmals überfordert.
- mangelhaftes Aufwärmen vor dem Sport
- zu grosser Ehrgeiz bei unzureichender körperlicher Fitness
- hohe Belastung bei einer bereits übermüdeten Muskulatur
Andere denkbare Gefahrenquellen für einen Muskelfaserriss sind darüber hinaus schlechte Bodenverhältnisse oder falsches Schuhwerk.
Ein Muskelfaserriss verursacht zunächst einen plötzlichen und sehr starken Schmerz.
Anschliessend ist es Verletzten nicht möglich, die betroffene Stelle maximal zu belasten.
Weitere Symptome sind:
- tastbare Delle im Bereich des verletzten Muskels
- Spannungsgefühl
- Druck- und Dehnungsschmerz
Durch den Muskelfaserriss werden zudem meist blutgefässe verletzt, aus denen dann Blut in das Muskelgewebe fliesst – ein Bluterguss entsteht. Dieser ist jedoch aufgrund seiner tiefen Lage im Muskel oft nicht sichtbar.
Achtung: Ein Muskelriss weist ähnliche Symptome wie ein Muskelfaserriss auf. Nur ein Arzt kann eine genaue Diagnose stellen.
Die Erstversorgung eines Muskelfaserrisses als auch eines Muskelrisses sollte anhand der PECH-Regel erfolgen sowie die Einnahme von Schmerztabletten beziehungsweisse das Auftragen von schmerzlindernden und entzündungshemmenden Gelen mit dem Wirkstoff Ibuprofen oder Cremes mit Arnika.
In weiterer Folge ist unbedingt eine ärztliche Untersuchung anzuraten. Diese dient dazu, das Ausmass der Verletzung festzustellen und gegebenenfalls weitere geeignete Behandlungen einzuleiten.
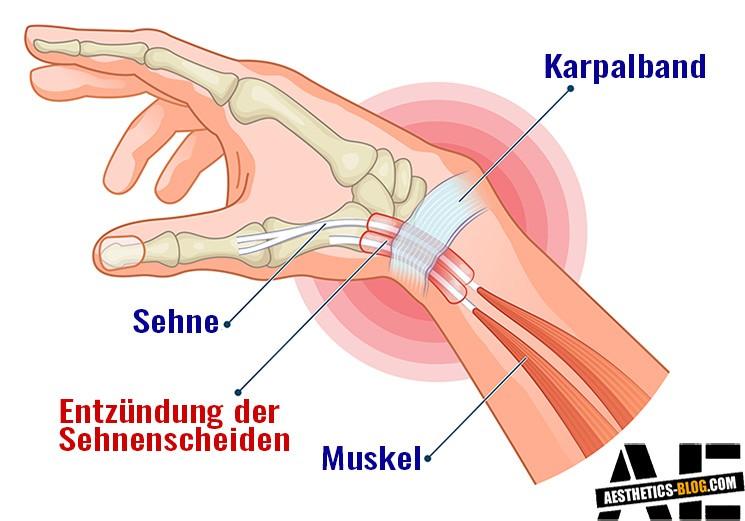
Sehnenscheidenentzündung – Wenn die gereizte Sehne schmerzt
Schmerz, Schwellung, Rötung – das sind die typischen Anzeichen einer Sehnenscheidenentzündung (Tendovaginitis). Besonders häufig kommt sie am Handgelenk vor, doch auch Schulter oder die Achillesferse können betroffen sein. In den meisten Fällen tritt die Entzündung der Sehnenscheide als Folge von Überlastung auf.
Typisch für eine Sehnenscheidenentzündung sind starke Schmerzen und Bewegungseinschränkungen. Meist nehmen die Betroffenen dadurch automatisch eine Schonhaltung ein.
Die Schmerzen werden vor allem bei Bewegung wahrgenommen und sind jeweils an der Stelle lokalisiert, an der die Sehnenscheide entzündet ist.
Weitere Symptome einer Sehnenscheidenentzündung können
- Rötung
- Überwärmung
- Schwellung
im betroffenen Bereich sein. In manchen Fällen sind auch knirschende Geräusche bei jeder Bewegung hör- und spürbar.
Eine Sehnenscheidenentzündung im Handgelenk ist die häufigste Form der Erkrankung.
Schmerzen entstehen vor allem dann, wenn das Handgelenk nach oben in Richtung Unterarm abgeknickt wird. Auch an der Schulter oder der Achillessehne kann sie entstehen.
Die Beschwerden sind bei Schonung im Normalfall nach einigen Tagen überstanden.
Monotone Bewegungen führen oft eine Sehnenscheidenentzündung herbei: Wer zum Beispiel täglich viele Stunden am PC arbeitet und ständig mit der Maus klickt, ist möglicherweise häufiger von einer Sehnenscheidenentzündung am Handgelenk betroffen.
Auch Musiker zählen zu den typischen Patientengruppen – schliesslich müssen für das Spielen des Instruments immer die gleichen Bewegungsabläufe ausgeführt werden. Nicht zuletzt können bestimmte Sportarten das Risiko für die Entzündung einer Sehnenscheide erhöhen. Dazu zählen beispielsweise:
- Golf
- Klettern
- Tennis
- Tischtennis
Diese Sportarten enthalten besondere Bewegungen, die durch Reizung eine Entzündung der Sehnenscheide hervorrufen können. Zu den weiteren Ursachen der Sehnenscheidenentzündung zählt beispielsweise auch eine Überlastung im Rahmen von Umzügen, Renovierungsarbeiten, handwerklichen Tätigkeiten oder Gartenarbeit.
In manchen Fällen kommen auch folgende Ursachen für eine Sehnenscheidenentzündung infrage:
- bakterielle Infektion
- entzündlich-rheumatische Erkrankungen wie rheumatoide Arthritis
- Stoffwechsel- und Durchblutungsstörungen
Ebenso können abbauende Prozesse wie Arthrose ein Auslöser für die entzündlichen Prozesse an der Sehne sein.
Bei Verdacht auf Sehnenscheidenentzündung bringt ein Arztbesuch Gewissheit. Dieser kann meist schon anhand der beschriebenen Beschwerden und der körperlichen Untersuchung die Diagnose stellen. Eine Sehnenscheidenentzündung tritt typischerweise am Handgelenk auf, kann aber auch andere Bereiche betreffen.
Was hilft bei einer Sehnenscheidenentzündung?
- Ruhigstellung
- Schonung
- Kühlung
- Schmerzlinderung
- Entzündungshemmung
Wichtig ist grundsätzlich, die Massnahmen möglichst frühzeitig einzuleiten. Auf diese Weise lässt sich einer chronischen Sehnenscheidenentzündung entgegensteuern.
Überlastung ist eine der wichtigsten Ursachen der Sehnenscheidenentzündung. Umso wichtiger ist es, im Akutfall den betroffenen Bereich soweit wie möglich ruhig zu stellen. Dabei gilt es zum einen, die auslösende Tätigkeit wie zum Beispiel Tennisspielen oder Computerarbeit weitestgehend zu vermeiden. Darüber hinaus haben sich spezielle Bandagen oder Schienen als hilfreich erwiesen.
Da eine Sehnenscheidenentzündung äusserst schmerzhaft sein kann, ist das Thema Schmerz- und Entzündungshemmung bei der Behandlung der Sehnenscheidenentzündung wichtig.
Besonders bewährt haben sich Schmerzgele mit Ibuprofen, die äusserlich angewendet werden.
Mit der entsprechenden Behandlung sollte eine Sehnenscheidenentzündung in der Regel nach einigen Tagen überstanden sein. Die chronische Sehnenscheidenentzündung ist seltener, kann allerdings über mehrere Wochen hinweg Beschwerden verursachen.
Eine Überlastung durch monotone Bewegungsabläufe gilt als Hauptrisikofaktor für eine Sehnenscheidenentzündung – genau hier lässt sich ansetzen, um etwas für die Vorbeugung zu tun.
- möglichst flache Tastaturen verwenden
- Polster vor der Tastatur oder am Mauspad zur Abstützung der Handgelenke
- ergonomisch vorteilhafte Computer-Maus beziehungsweise häufiger Wechsel zwischen unterschiedlichen Modellen
- Pausen einlegen und das Handgelenk durch Drehung und Streckung entlasten
Sie sind Musiker, Handwerker oder müssen gerade die neue Wohnung renovieren? Auch dann sollten Sie diese Grundregeln beachten, um der schmerzhaften Sehnenscheidenentzündung erst gar keine Chance zu geben: Monotone Bewegungsabläufe sollten Sie häufiger unterbrechen und eine Pause einlegen. Sorgen Sie ausserdem für Abwechslung zum Beispiel mit einer neuen Sportart oder einem neuen Musikinstrument.
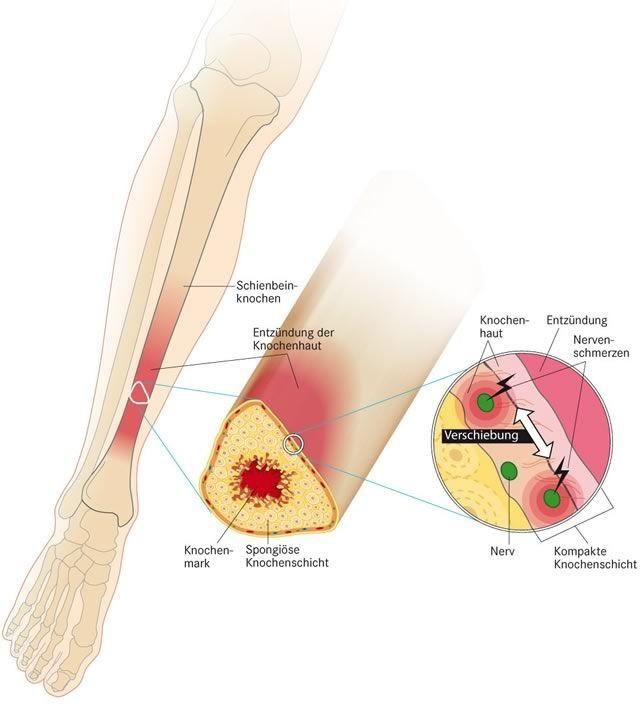
Knochenhautentzündung – ein typisches Jogger-Syndrom
Sie setzt dem Trainingsplan von Läufern häufig erstmal ein sofortiges Ende. Denn Schmerzen und Schwellungen am Schienbein oder anderen Knochen zwingen Sportler zu einer ungewollten Pause.
Die Knochenhaut umgibt schützend die Knochen und besitzt zwei Schichten: Die äussere Hülle besteht aus elastischen Fasern und ist mit Sehnen und Bändern verwachsen. Die innere Schicht enthält Blutgefässe, die den Knochen mit wichtigen Nährstoffen versorgen, sowie Nerven, weshalb die Knochenhaut sehr schmerzempfindlich ist.
Eine Knochenhautentzündung (Periostitis) äussert sich durch starke Schmerzen und ist entweder die Folge einer Überbelastung oder Infektion.
Vor allem unter Sportlern ist die Knochenhautentzündung ein weit verbreitetes Leiden.
Grundsätzlich kann sie bei jedem Knochen, zum Beispiel auch am Ellenbogen oder an der Ferse, auftreten. Vor allem Läufer sind häufig betroffen – bei ihnen machen sich die Schmerzen typischerweise im Schienbein bemerkbar. In diesem Fall sind die Gründe meist
- ein sehr intensives Training,
- Laufen auf hartem Untergrund oder
- das falsche Schuhwerk.
Durch diese Faktoren werden Muskeln, Faszien (Bindegewebshüllen) und Sehnen stark gespannt. Die erhöhte Zugkraft führt dazu, dass sich die Knochenhaut vom Knochen löst. Es entstehen kleine Hohlräume in denen es zu Entzündungen kommt.
Seltener lösen auch Infektionen (Viren oder Bakterien) eine Entzündung aus. Bei Verletzungen wie einem offenen Knochenbruch, bei dem die darüberliegende Schutzhaut durchstochen wurde, können die Krankheitserreger in den Körper gelangen und dort Entzündungen verursachen. Aber auch bei Operationen besteht grundsätzlich die Gefahr, dass Erreger über das OP-Besteck oder die Luft, in die Knochenhaut eindringen können. Eine weitere Möglichkeit: Krankheitserreger breiten sich über die Blutbahn aus und geraten so in die Knochenhaut. Das kann beispielsweise bei Menschen passieren, die an Syphilis, Tuberkulose oder Typhus erkrankt sind.
Typische Anzeichen einer Knochenhautentzündung sind starke Schmerzen bei Belastung, also beispielsweise während des Lauftrainings. Aber auch im Ruhezustand können die Beschwerden auftreten. Zudem schwillt die betroffene Körperstelle manchmal an und ist leicht gerötet sowie warm.
Ist die Ursache der Entzündung eine Infektion, können zudem allgemeines Unwohlsein, Müdigkeit oder Fieber hinzukommen. Wenn Sie eine stark erhöhte Temperatur über 39 Grad feststellen, sollten Sie unbedingt einen Arzt aufsuchen und ihm auch von den Knochenschmerzen berichten.
Auch hier wird das PECH-Schema angewendet, sowie Entzündungshemmende Medikamente oder Schmerzgele: Hier haben sich vor allem Wirkstoffen aus der Gruppe der nicht-steroidalen Antirheumatika (zum Beispiel Ibuprofen) bewährt.
Stellt der Arzt eine bakterielle Infektion fest, erfolgt in der Regel eine Behandlung mit Antibiotika. Bringen diese Massnahmen nicht den gewünschten Erfolg, hat der Mediziner noch die Möglichkeit, die Entzündungsherde chirurgisch zu entfernen.
Eine Knochenhautentzündung ist leider eine längere Angelegenheit und zieht sich häufig über mehrere Monate hin. Es ist jedoch wichtig, dass Sportler erst wieder mit ihrem Training anfangen, wenn die Beschwerden vollständig abgeklungen sind. Andernfalls droht die Knochenhautentzündung chronisch zu werden. Betroffene sollten deshalb mit ihrem Arzt die Dauer ihrer Sportpause besprechen und anschliessend wieder langsam mit dem Training beginnen.
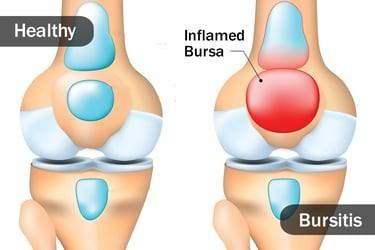
Schleimbeutelentzündung: Wenn der Puffer Verpufft
Ohne Schleimbeutel würden Knochen und darauf aufliegende Strukturen wie Haut oder Gelenke ganz schön „aneinandergeraten“. Die kleinen Gewebesäckchen sorgen für den nötigen Puffer. Doch auch ihnen kann es irgendwann einmal zu viel werden. Die ständige Beanspruchung führt in manchen Fällen zu einer Schleimbeutelentzündung.
Schleimbeutel sind mit Gelenkflüssigkeit gefüllte „Säckchen“, die sich zum einen an besonders beanspruchten Körperstellen, so zum Beispiel im Bereich der Gelenke, wiederfinden. Zum anderen sind sie überall dort vorhanden, wo harter Knochen auf eine zweite Struktur wie Muskeln, Haut oder Sehnen trifft.
Die Aufgabe der Schleimbeutel besteht darin, den möglicherweise auftretenden Druck und die Reibung abzufedern – sie dienen sozusagen als Puffer zwischen den beiden Auflagen. Im menschlichen Körper gibt es etwa 150 Schleimbeutel. Besonders gefragt sind sie an Körperregionen wie Schultern, Ellenbogen oder Knien, wo sie eine erhöhte Beanspruchung abfangen.
In ihrem Aufbau ähneln die Schleimbeutel denen von Gelenkkapseln: Sie besitzen eine äussere Bindegewebsschicht und eine innere Synovialschicht. Die Synovialschicht sondert die Schleimbeutelflüssigkeit, die sogenannte Synovia, ab. Bei der Synovia handelt es sich um eine viskose (zähflüssige), fadenziehende, klare Körperflüssigkeit.